最早描述了红斑狼疮的医生可能是希波克拉底(Hippocrates,前 460 年——前 370 年)。他描述了一种皮疹为 herpes esthiomenos(可翻译为痛苦的皮炎)。从描述来看,疑似为红斑狼疮皮疹。
公元 855 年,法国籍基督教巡回大主教 Hebernus 第一次用 lupus 描述了一种皮肤病:一位主教罹患了一种貌似被狼咬过的皮肤病。
Rogerius Frugardi 在公元 1230 年再次用 lupus 来描述一种溃疡、疮改变的皮疹。不过在 15 世纪时,医生认为狼疮是一种供血过多疾病,流行用放血疗法来治疗该病。较为出名的 Swiss German,他用 lupus 来定义一种皮肤病,其皮肤表现「犹如饿狼啃食过一般」。
1502 年,德国医生 Johann Trollat von Vochenberg 出版的德语书籍《Margerita Medicine》也曾描述了红斑狼疮,尽管没有用 lupus 这一词汇(lupus 为拉丁语「狼」),但仍将皮肤表现描述为「被狼啃咬」过。
Robert Willan 在 1790 年撰写了《Manual of Skin Diseases》(《皮肤病手册》),他定义面部和鼻子皮肤上的破坏性、溃疡为 lupus。
19 世纪里,法国皮肤病专家 Laurent Theodore Biett 将红斑狼疮分为累及皮肤表面、皮肤深层以及皮肤增大。同时,他又 erythema centrifugum 来描述了可能在今天为急性红斑狼疮皮疹。
法国皮肤病专家 Laurent Theodore Biett 的学生 Pierre Louis Cazenave 在 1833 年用 lupus erythematosus 来描述红斑狼疮。他对红斑狼疮皮疹的自然演变描述的详细而精确。
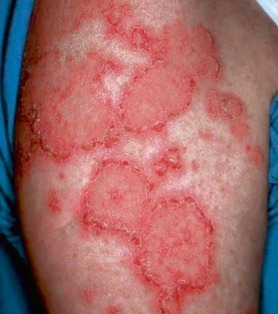
图 1 皮肤红斑狼疮
Ferdinand von Hebra 则第一个描述了典型的蝴蝶样红斑(butterfly rash)。而 Hebra 的女婿 Moritz Kaposi 在 1872 年第一个指出 lupus erythematosus 是一种系统疾病;它不仅仅有皮肤表现,还会导致淋巴结肿大、发热、关节炎。他还用 discoid lupus(盘状红斑)来描述一种狼疮皮疹表现形式。
在 1895 到 1904 年间,William Osler 诊断了 29 例有红斑和血液损伤的病人。他还命名了 systemic lupus erythematosus(SLE, 系统性红斑狼疮)。他指出,该病不仅仅是皮肤红斑、关节炎、淋巴结肿大等,它还可以导致肾脏病变、肺和心脏受损。
在当时红斑狼疮的发病机理一直是不清晰的。迟到 Mayo 诊所的 Malcolm Hargraves 和他的同事 Robert Morton 在 25 个红斑狼疮患者的骨髓里发现一种细胞,他们命名为狼疮细胞(lupus erythematosus (LE) cells)。当时他们认为该细胞可以特异性的指向红斑狼疮。此后大家发现 LE 细胞的出现是因为存在一种血浆因子,它是一种自身抗体导致了细胞凋亡,其细胞核最终被多形中性粒细胞吞噬,从而形成了所谓的「狼疮细胞」。
此后,随着对此深入的研究,1957 的 Holman 和 Kunkel 第一次用间接荧光免疫新技术而更敏感的检测到针对细胞核的自身抗体,即著名的「抗核抗体」。在当时,检测方法是将啮齿动物肝细胞切片作为底物。这些细胞被固定在玻片上,先用溶剂渗透,然后覆盖上已经稀释了的患者血清做孵育。初步孵育后清洗玻片,去除未黏附到玻片底物的患者血清成分。再用结合了荧光素的抗人免疫球蛋白抗体滴定到玻片上,用它们来孵育细胞。这些人类抗体与已在切片上的细胞底物上的抗原发生「抗体--抗原」反应。从而那些结合了荧光的抗体遗留在玻片上。我们用紫外光显微镜观察载玻片。如果显示荧光阳性,则认为存在抗核抗体。
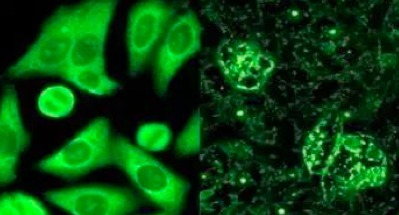
图 2 抗核抗体
由于发现抗核抗体,被诊断为 SLE 的病人数量显著增加。糖皮质激素、环磷酰胺也先后引入到红斑狼疮病人的治疗中来。当时的医学临床专家急需要明确一个标准,即用来调查红斑狼疮病人数量时,明确什么样的病人才算是狼疮?同时也面临一个问题,在做临床药物有效性验证时,应该让什么样的人被列入「红斑狼疮病人」这个被试验对象呢?于是在 1971 年,大家达成了一个相对共识。
美国风湿病学会(ARA)1971 年修订的 SLE 分类标准:
1. 面部蝶形红斑;
2. 盘状红斑;
3. Raynaud 现象;
4. 脱发;
5. 光敏感;
6. 口咽或鼻腔溃疡;
7. 非畸形性关节炎;
8. 狼疮细胞或抗非变性 DNA 抗体;
9. 持续性梅毒生物学假阳性反应;
10. 大量蛋白尿(每日排除大于 3.5g)
11. 管型尿(任何管型)
12. 胸膜炎或心包炎
13. 发作性精神病或癫痫;
14. 溶血性贫血,或血小板减少(低于 100*10^9/L),或白细胞减少(两次测得低于 4*10^9/L)。
随着抗核抗体检验成熟化,大家更加认可抗核抗体检验的价值。于是把 1971 年标准在 1982 年被重新修改。
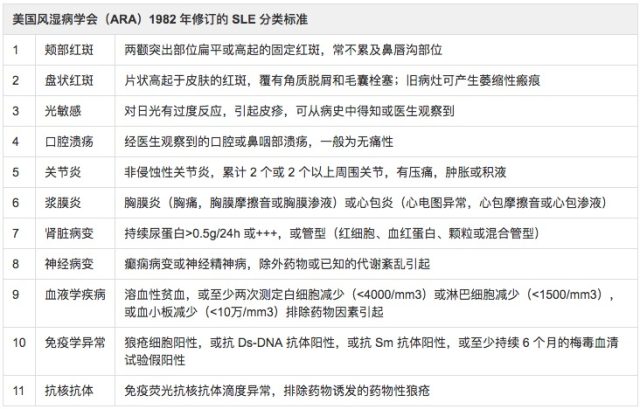
图 4 抗核抗体检验方法正式引入分类标准
两相对照,我们发现去掉了脱发和 Raynaud(雷诺)现象。同时明确定义了什么叫关节炎,并引入了抗体检测的新进展。此后还有 1997 年 SLE 分类标准、以及 2012 年系统性红斑狼疮国际临床协作组 (systemic lupus interna-tional collaborating clinics,SLICC) 的分类标准。

图 5 2012 年 SLE 分类标准
行文到此,我们必须回答一个问题:系统性红斑狼疮到底是一个什么样的疾病。在今天,医学界认为系统性红斑狼疮是一个致病性自身抗体为主要特征的自身免疫紊乱性疾病。先天性免疫紊乱、适应性免疫异常都参与了 SLE 发病。
目前的分类标准都是为了协助医生们更好的诊断 SLE 病人。但是,临床实践时仍发现很多「自身免疫紊乱并导致脏器损伤」的病患未能早期诊断。这种延误诊断导致了脏器不可逆损伤、疾病难以彻底控制而撤掉激素等药物。为了更早期诊断,为了更好改善 SLE 病人的长期预后,今年 6 月份在西班牙马德里举行的欧洲抗风湿病联盟(EULAR)年会上,Martin Aringer 教授报道了系统性红斑狼疮(SLE)诊断的新分类标准,该分类标准由 EULAR 和美国风湿病学会(ACR)共同推出。
表 1 2017EULAR/ACR SLE 分类标准
入围标准 | ANA 阳性史(Hep2 免疫荧光法 ≥ 1:80) | |
临床领域及标准 | 定义 | 权重 |
全身状况: 发热 | 无其他原因可解释的发热>38.3℃ | 2 |
皮肤病变: | ||
口腔溃疡 | 不需要一定是医生观察到的 | 2 |
非疤痕性脱发 | 不需要一定是医生观察到的 | 2 |
亚急性皮肤狼疮 | 环形或丘疹鳞屑性的皮疹(常分布在曝光部位)。 | 4 |
急性皮肤狼疮 | 颊部红斑或斑丘疹,有或无光过敏。 | 6 |
关节病变: ≥ 2 个关节滑膜炎或 ≥ 2 个关节压痛+≥ 30 分钟的晨僵 | 以关节肿胀和压痛为特征。如 X 线存在骨侵蚀或 CCP 抗体滴度超过 3 倍,则不计该项。 | 6 |
神经系统病变: | ||
谵妄 | 意识改变或唤醒水平下降,和症状发展时间数小时至 2 天内,和一天内症状起伏波动,和认知力急性或亚急性改变,或习惯、情绪改变 | 2 |
精神症状 | 无洞察力的妄想或幻觉,但没有精神错乱 | 3 |
癫痫 | 癫痫大发作或部分/病灶性发作 | 5 |
浆膜炎: | ||
胸腔积液或心包积液 | 需影像学证据支持,如超声、X 光、CT、MRI | 5 |
急性心包炎 | ≥ 以下两项:①心包胸痛(锐痛,吸气时加重,前倾位减轻),②心包摩擦音,③心电图广泛 ST 段抬高或 PR 段偏移,④影像学新发或加重的心包积液 | 6 |
血液系统损害: | ||
白细胞减少 | (<4*10^9/L) | 3 |
血小板减少 | (<100*10^9/L) | 4 |
免疫性溶血 | ①存在溶血证据,网织红细胞升高,血红蛋白下降,间接胆红素升高,LDH 升高,以及②Coomb’s 试验阳性 | 4 |
肾脏病变: | ||
蛋白尿>0.5 g/24 h | 收集的 24 小时尿液蛋白定量>0.5 g 或尿蛋白肌酐比值提示 24 小时尿蛋白>0.5 g | 4 |
肾穿病理符合狼疮肾炎 | II 或 V 型狼疮肾炎 | 8 |
III 或 IV 型狼疮肾炎 | 10 | |
免疫学领域及标准 | ||
抗磷脂抗体方面: | 抗心磷脂抗体 IgG>40 GPL 单位或抗β2 GP1IgG>40 单位或狼疮抗凝物阳性 | 2 |
补体方面: | ||
低 C3 或低 C4 | 3 | |
低 C3 和低 C4 | 4 | |
高度特异抗体方面: | dsDNA 阳性或 Sm 抗体阳性 | 6 |
对于每条标准,均需要排除感染、恶性肿瘤、药物等原因;
既往符合某标准可以计分;
标准不必同时发生;
至少符合一条临床标准;
在每个方面,只取最高权重标准得分计入总分。
总分 ≥ 10 分可以分类诊断 SLE。
大家可以发现,新的分类标准符合这样的诊断思路:
1. 必须确凿的抗核抗体阳性——是诊断的先决条件。这里必须是简介免疫荧光方法检测,而且采用的是人喉表皮样癌细胞系 (human epidermoid carcinoma cell line, HEp-2) 细胞作为底物。这里不清楚是否采用传统的 HEp-2,还是改良的 HEp-2 细胞底物 (「HEp-2000」)
改良的 HEp-2 细胞底物 (「HEp-2000」) 利用编码 Ro-60 的 cDNA 转染技术,从而让 HEp-2000 更敏感的测出抗 Ro60 抗体而减少可能的误诊。不过考虑到该底物检测技术已经被广泛推广,可以不用担心仅有抗 Ro60 抗体阳性病人的漏诊。
2. 必须明确的脏器损伤证据。如果对所有人行抗核抗体检查,我们可以发现很多抗核抗体阳性的人。但他们都没有任何症状、脏器损伤。虽然其中少部分人或许 4-5 年甚至更长时间后转变为红斑狼疮病人。但在当下,没有损伤即没有疾病。
3. 不需要同时符合!需要医生回顾整个病程来串联「症状」和「化验」。系统性红斑狼疮是一个反复、发展的慢性疾病。切忌用一时所见来下诊断。应根据疾病的发生、发展和演变的整个病程来下诊断。
4. 必须排除感染、药物、肿瘤等因素的干扰。说到底,任何诊断都要经历一个不断鉴别诊断的过程。
医学在不断进步,当我们对红斑狼疮理解更深刻时,很可能会将今天的疾病分类标准再次更改。
参考资料:
1.《Systemic Lupus Erythematosus Basic, Applied and Clinical Aspects》
2.《ORL OXFORD RHEUMATOLOGY LIBRARY Systemic Lupus Erythematosus》
3. 余金泉《2017 SLE 诊断的新分类标准》
